Douleur genou
Douleur genou enfants : Lésions du genou chez l'enfant
En France, le genou est, après la cheville, le deuxième point anatomique le plus touché par les blessures et le premier motif d'intervention chirurgicale chez l'adolescent sportif. Le genou est atteint dans 60 % de toutes les opérations en lien avec le sport1. Plusieurs études montrent une évolution vers l'arthrose dégénérative à un taux parfois aussi élevé que 50 %, même après une chirurgie de reconstruction ligamentaire et méniscale.
L'évaluation clinique de l'enfant : une étape cruciale
Une approche systématique permet au clinicien de maîtriser l'examen du genou et de déceler, avec une sensibilité élevée, la cause des symptômes de son jeune patient. Les examens d'imagerie complètent l'examen clinique et ciblent de façon plus précise les lésions soupçonnées. Leur rôle complémentaire s'en trouve ainsi mieux exploité.

L'anamnèse
Cette partie de l'évaluation est importante. Il faut donner le temps au patient d'expliquer le mécanisme du traumatisme et être bien attentif. De précieux indices vous seront alors communiqués et dirigeront votre évaluation.
L'examen physique
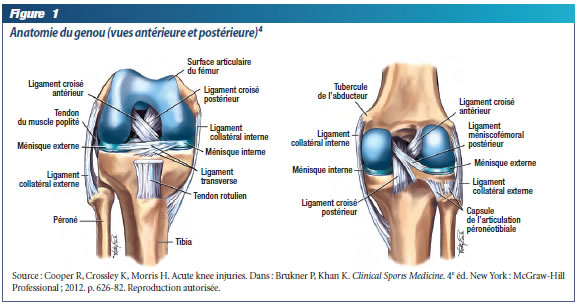
Les deux genoux doivent être exposés à partir de la mi-cuisse et le patient doit être pieds nus. Dites à votre secrétaire, lors de la prise de rendez-vous pour une évaluation du membre inférieur, de demander au patient d'apporter des culottes courtes lors de la visite. Il est pratique d'en garder une paire en réserve à votre cabinet en cas d'oubli. Comme pour toute évaluation faite dans les règles de l'art, l'inspection, la palpation et les tests spécifiques permettent d'obtenir un examen optimal. Une bonne connaissance de l'anatomie du genou aide à repérer les structures atteintes (figure 1).
L'inspection se fait en trois étapes. Le patient est en position debout, puis assise et, enfin, en décubitus dorsal (tableau I)
La palpation se fait lorsque le patient se trouve en décubitus dorsal afin que le membre touché soit relâché, facilitant ainsi la visualisation des structures (tableau II)
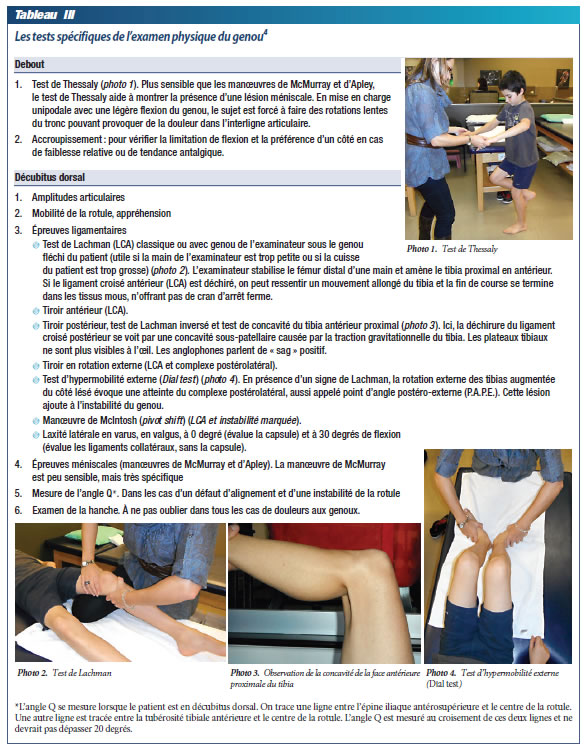
Les tests spécifiques terminent l'examen physique (tableau III). Ils augmentent la force objective du diagnostic. Ce tableau ne peut toutefois être complet. Les tests décrits ici se font en position debout et en décubitus dorsal.
Les lésions osseuses de l'enfant
À cause de la relative faiblesse osseuse du jeune enfant (âge moyen de 5 ans), les blessures consistent surtout en fractures métaphysaires, tibiales ou fémorales et sont habituellement assez simples à traiter. Chez les adolescents, les tendons et les ligaments demeurent encore relativement plus forts que l'os et les fractures touchant les épiphyses prédominent, car leur métabolisme accru les place dans un état de haute vulnérabilité. Les traumatismes à haute vitesse produiront des fractures complexes intra-articulaires5. La plus fréquente et la plus grave quant au risque de séquelles sur la croissance du membre touche le cartilage de croissance du fémur distal. La résistance du ligament collatéral interne, épais et solide, en cas de stress en valgus, entraînera une lésion du cartilage de croissance du fémur et du tibia. Surviendront aussi des traumatismes à basse vitesse, en cas de chutes par exemple, provoquant des avulsions des épines tibiales plus souvent que des ruptures des ligaments croisés si le patient n'a pas atteint sa maturité osseuse.
L'avulsion de la tubérosité tibiale est une autre conséquence de la fragilité de l'os en croissance. L'adolescent en fin de croissance est sensible à ce type de lésion. Une réception de saut avec genou partiellement fléchi et contraction du quadriceps constitue un facteur prédisposant. Cliniquement, le patient ne réussit pas à étendre la jambe tandis que la rotule est luxée en position proximale. Si le segment avulsé est imposant et a une composante intra-articulaire, les séquelles dégénératives sont alors possibles et une réduction ouverte minutieuse est alors souhaitée.
Les lésions ligamentaires de l'enfant
Les atteintes ligamentaires sont aussi possibles chez les préadolescents. Des cas de déchirures des ligaments croisés antérieur ou postérieur sans atteinte osseuse concomitante sont décrits dans la littérature chez des enfants aussi jeunes que 6 ans. Ils représentent un défi pour les chirurgiens orthopédiques. Par ailleurs, ce type de traumatismes s'accroît avec la popularité grandissante des sports organisés à un très jeune âge.
Les ligaments croisés antérieur et postérieur
Le mécanisme de blessure du ligament croisé antérieur est le même que chez l'adulte. À l'anamnèse, le patient dit avoir ressenti une douleur aiguë au moment du traumatisme et une sensation de « pop » et avoir senti son genou se dérober. Les symptômes signalés par le patient peuvent ressembler à ceux de la luxation de la rotule. Un oedème important apparaît dans les premières heures de l'accident. L'examen physique effectué immédiatement après un trauma ou de deux à trois jours plus tard quand l'inflammation commence à diminuer indique que le genou est instable. Le test de Lachman est facile à maîtriser et est plus sensible que le test du tiroir antérieur pour objectiver la rupture du ligament croisé antérieur. Le test du tiroir postérieur et l'observation de concavité de la face antérieure proximale du tibia permettent d'évaluer le ligament croisé postérieur (photo 3). D'autres tests permettent l'évaluation du complexe postérolatéral, aussi appelé point d'angle postéro-externe (P.A.P.E.). La lésion de ce complexe est toutefois plus rare chez l'enfant athlète9. La rupture complète du ligament croisé antérieur chez l'enfant est une indication chirurgicale. Les avis divergent quant au moment opportun et à la technique à utiliser. Il est cependant clair que la recommandation de cesser les sports avec pivot jusqu'à la maturité osseuse est peu suivie. De plus, le port d'une orthèse stabilisatrice procure une fausse sécurité et ne limite certainement pas les lésions cartilagineuses que subira ce genou instable soumis à des pivots et à des impacts variés. Enfin, l'incidence des déchirures partielles des ligaments croisés chez les enfants est sous-estimée. Leurs conséquences demeurent bénignes, car la guérison spontanée sans séquelles est la règle.
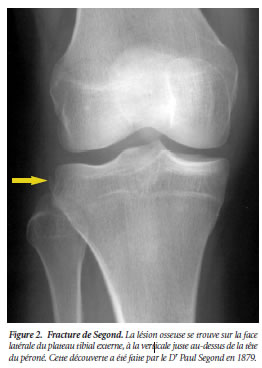
La radiographie simple a sa place lorsqu'une déchirure du ligament croisé antérieur est soupçonnée. Même sans atteinte des épines tibiales, le cliché peut montrer la fracture de « Segond » , au niveau du plateau tibial externe, pathognomonique d'une déchirure du ligament croisé antérieur.
Les ligaments collatéraux interne et externe
Les ligaments collatéraux ont un potentiel de guérison élevé chez l'enfant. Le ligament collatéral externe est rarement touché. Le ligament collatéral interne, épais avec ses couches profonde et superficielle, est très fort. Un stress en valgus produit des lésions variables. Mis à part l'épanchement articulaire, on retrouve une sensibilité accrue à la face interne du genou. La partie importante de l'examen ici est d'évaluer l'instabilité et de déterminer si elle provient du ligament lui-même ou encore des épiphyses tibiales ou fémorale. En testant le ligament collatéral interne à 30° de flexion, on laisse les doigts de la main palper l'interligne médiale et on évalue la présence ou l'absence d'un bâillement de l'articulation. Un stress en valgus positif sans bâillement articulaire évoque une lésion du cartilage de croissance et nécessite absolument une confirmation par examen d'imagerie.
Un ligament collatéral interne très abîmé provoque une instabilité en valgus. Chez le sujet présentant déjà un alignement en valgus, cette instabilité peut devenir chronique. Il est donc important de prescrire des béquilles pendant environ deux semaines et le port d'une orthèse articulée afin de limiter le déplacement en valgus de la jambe (photo 5). Des séances de réadaptation en physiothérapie sont aussi recommandées. Le retour au sport peut se faire après une période qui varie de deux semaines à deux mois en général, selon l'atteinte4. Le port d'une orthèse articulée est conseillé si l'athlète reprend la pratique de son sport de façon précoce.
Les ménisques de l'enfant
La déchirure du ménisque
Le ménisque a un rôle incontournable. Des antécédents de traumatismes sont signalés dans de 80 % à 90 % des déchirures. L'épanchement qui suit est moins important que dans les autres lésions internes du genou. La résection méniscale, même partielle, augmente le stress de contact de 65 % à 235 %. Les patients présentent des signes dégénératifs cinq ans et demi après la chirurgie dans une proportion de 75 %10. Comme le ménisque de l'enfant est très vascularisé dans sa périphérie, les chances de guérison spontanée des lésions de moins d'un centimètre qui touchent le rebord externe sont bonnes. Les lésions plus étendues ont un bon pronostic de guérison si une réparation chirurgicale est effectuée dans les huit semaines suivant le premier traumatisme. La déchirure du ménisque est rarement une lésion isolée. Souvent, c'est le ménisque externe qui déchire lors d'un accident touchant le ligament croisé antérieur. Quand ce dernier a une lésion chronique, l'instabilité produite abîme la corne postérieure du ménisque interne.
Le jeune sportif qui subit une déchirure du ménisque se plaint de douleur et d'oedème. Il peut aussi ressentir un « clic » intermittent ou voir son genou se dérober et bloquer. La démonstration d'une lésion méniscale à l'examen n'est pas chose simple. Même chez les examinateurs expérimentés, la sensibilité de l'examen n'est que de 50 %. La manoeuvre de McMurray n'est pas très sensible chez l'enfant. Comme chez l'adulte, c'est la douleur à l'interligne articulaire et la présence d'un épanchement qui orientent le diagnostic vers une déchirure méniscale. En attendant l'intervention chirurgicale, le patient devrait cesser les sports avec pivot et diminuer ses activités selon ses symptômes. Par exemple, si le jogging laisse le genou enflé et chaud, cette activité devrait être remplacée par un sport sans impact, comme la natation ou le vélo, en attendant l'opération. Ici aussi, le port d'une orthèse ne peut qu'apporter une fausse sécurité, la lésion pouvant quand même continuer à évoluer. La période de repos postopératoire est assez courte si la lésion est isolée, avec retour habituel au jeu au bout de quatre à six semaines.
Le ménisque discoïde
Anomalie congénitale qui survient chez 3 % de la population, le ménisque discoïde prédomine d'un seul côté, sauf chez 20 % des sujets, chez qui il est bilatéral. Il n'y a pas toujours de traumatisme associé aux symptômes. Un enfant aussi jeune que 5 ans qui ressent un inconfort au moment de l'extension terminale et dont la flexion et l'extension sont incomplètes peut être touché. Il peut y avoir un épanchement. Par ailleurs, la manoeuvre de McMurray peut permettre de voir et d'entendre un pop. Elle peut être douloureuse. La radiographie montre des signes indirects. La résonance magnétique est diagnostique.
La chirurgie reconstruit le plus anatomiquement possible le ménisque. Chez le sujet présentant des symptômes, même sans déchirure du ménisque, l'intervention est probablement souhaitée pour éviter les risques de dégénérescence articulaire.
Les lésions cartilagineuses de l'enfant
Différentes structures contenant du cartilage de croissance peuvent être le siège d'affections qu'on nomme ostéochondroses. On les trouve au niveau des apophyses (la plus fréquente étant la maladie d'Osgood-Schlatter), des épiphyses et, enfin, du cartilage de la surface articulaire.
À ce niveau, on parlera d'ostéochondrite disséquante. Cette lésion, lorsqu'elle évolue défavorablement, laisse des séquelles dégénératives. Au niveau du genou, l'affection la plus fréquente se situe à la face latérale du condyle fémoral interne chez le patient de 10 à 16 ans. Ses causes sont mal comprises et probablement multiples (hormonale, vasculaire, avec ou sans traumatisme). On sait toutefois que l'enfant plus jeune a plus de chances de guérison spontanée sans séquelles11. Les patients se plaignent d'une douleur mal localisée, d'une sensation que quelque chose se déplace dans le genou et parfois d'un blocage. Il peut y avoir un épanchement articulaire lors de l'examen, mais ce signe physique n'est pas constant. Les symptômes peuvent faire penser à une lésion méniscale. La palpation du condyle fémoral avec genou fléchi à plus de 90° provoque une douleur et permet parfois de sentir un séquestre mobile. La radiographie simple peut être utile (voir l'article des DrsMiron et Grimard). Cer taines variantes de la normale peuvent être faussement diagnostiquées comme une ostéochondrite disséquante sur la radiographie. Toutefois, le diagnostic d'ostéochondrite disséquante asymptomatique peut aussi être posé à la suite d'une radiographie pour un tout autre problème. Les patients atteints qui ont des symptômes bénéficient d'un repos de l'articulation. Selon l'intensité des symptômes, le patient doit parfois cesser toute mise en charge.
L'immobilisation du genou de quatre à six semaines est controversée. L'arrêt des activités ou, dans les cas plus bénins, une diminution des activités en fonction du seuil de douleur pendant de six à douze semaines est recommandé9. Les patients ne répondant pas à ce plan de traitement devront être dirigés en orthopédie. Différentes techniques chirurgicales sont utilisées pour traiter les fragments ostéochondraux instables.
La luxation de la rotule de l'enfant
La luxation de la rotule survient surtout chez la fille vers l'âge de 12 à 15 ans, soit à la suite d'un banal mouvement de rotation tibiale externe, pied planté au sol avec genou fléchi, soit à la suite d'un traumatisme direct de la rotule. Les sports avec pivot augmentent le risque. En présence d'une hyperlaxité ligamentaire et d'une rotule haute (patella alta), le risque est plus élevé4,6. La luxation se produit en général sur la face latérale du genou. La rotule peut se luxer et se réduire avant que l'adolescente ne s'en aperçoive. Cette dernière dira avoir eu la sensation que quelque chose a bougé ou est sorti, puis s'est remis en place ou encore qu'elle a ressenti un « clunk ». Le même mécanisme peut survenir lors de la déchirure du ligament croisé antérieur. C'est là que la maîtrise de l'examen physique prend toute son importance. La luxation de la rotule se manifeste par un épanchement et une grande sensibilité des tissus mous de la face médiale du genou. Il peut y avoir une ecchymose. Le test de Lachman est négatif. La mobilisation de la rotule est douloureuse, et la patiente montre de l'appréhension à la poussée latérale de la rotule. Lorsque la luxation est complète et ne s'est pas réduite spontanément, la jeune sportive se retrouve au sol avec beaucoup de douleur. On peut alors voir la rotule sur la face latérale du genou. Sur le terrain ou en milieu hospitalier, il y aura réduction. L'immobilisation n'est pas indiquée. La mise en charge peut reprendre quand la douleur a diminué. Le traitement de la phase aiguë suit les principes habituels pour réduire l'inflammation et l'épanchement (repos, glace, compression, élévation). L'imagerie est essentielle, car des lésions ostéochondrales peuvent survenir et s'avérer nuisibles à l'arti - culation. Lors du retour au jeu, la patiente doit avoir recouvré toute son amplitude articulaire ainsi que sa force musculaire. Le port d'une orthèse retenant la face latérale de la rotule semble apprécié. Enfin, l'intervention chirurgicale est à considérer s'il persiste une grande instabilité et un mauvais alignement ou en cas de récidive.
Les traumatismes aigüs du genou de l'enfant
Les traumatismes aigüs du genou sont fréquents chez le jeune sportif et appelés à l'être de plus en plus compte tenu de l'augmentation rapide de la pratique de sports organisés compétitifs, et ce, chez des enfants de plus en plus jeunes. La préparation physique de ces petits sportifs semble être un facteur de prévention non négligeable.
La meilleure stratégie pour une diminution des blessures du genou chez l'enfant est un entraînement avant et pendant la saison qui met l'accent sur le renforcement musculaire et sur l'amélioration de la souplesse, de la proprioception et des aptitudes spécifiques au sport. Le port d'orthèses prophylactiques pour le genou ne réduit pas le risque d'une première blessure.
Bien plus important est l'enseignement aux parents et aux différents adultes en cause dans l'activité que l'enfant a besoin du sport pour jouer, se retrouver avec d'autres enfants de son âge et ainsi en faire une école de la vie et non une fin en soi. Cependant, le plaisir qu'il y trouvera ne permettra pas de prévenir toutes les blessures. Enfin, il faut s'assurer qu'il n'est pas poussé à compétitionner à des niveaux qui mettent sa santé en péril.
En savoir plus genou douloureux
- Qu'est-ce que le genou douloureux ?» En savoir plus
- J'ai mal au genou : Que dois-je faire ? » En savoir plus
- Traitements qui marchent pour le genou douloureux» En savoir plus
- Douleur chronique : Avoir mal au genou depuis des années» En savoir plus
- Douleur genou enfant : Lésions du genou chez les enfants» En savoir plus
- Douleur genou externe : Le genou douloureux du sportif» En savoir plus


